近日,江先生(化名)跟往常一样每个月来到广医二院器官移植科门诊复诊。他一边展示手机里的照片,一边激动地对广州医科大学附属第二医院(下简称:广医二院)器官移植科主任陈正教授说,感谢广医二院给他新生。接受器官移植半年后的他已经完全恢复了正常的工作和生活节奏,而且可以到处去旅游了。回想当初,江先生也经历过一段刻苦铭心的黑暗时刻……

江先生和他母亲在澳门游玩
10岁起患病,面临每周3次的终身透析,年轻的生命何以为继?
24岁的江先生10岁时被诊断为1型糖尿病,一直依靠皮下注射胰岛素控制血糖,但血糖波动大,控制效果不理想。江先生的父母辗转求医,却未见成效,甚至血肌酐逐渐升高。
两年前,江先生病情加重,眼睑和双下肢出现水肿,肾内科医生告诉他,这是糖尿病肾病,已发展为尿毒症,需要每周3次血液透析,否则生命将受到威胁。这个消息对年轻的江先生及其家人来说无异于晴天霹雳,一家人难掩悲伤和绝望。
胰肾联合移植是最佳方案
得知器官移植可能是挽救自己的最佳方案,经过多方打听,江先生和父母来到广医二院器官移植科门诊。经过术前配型和相关检查后,器官移植科主任陈正教授认为江先生目前诊断为慢性肾病5期合并1型糖尿病,如果仅进行肾脏移植,血糖问题得不到解决,新的肾脏很快会受损衰竭。因此,胰肾联合移植是江先生的最佳手术治疗方案。
在详细向江先生及其家属解释治疗方案后,江先生的母亲毅然决定为儿子捐献一颗肾脏,而供体胰腺则等待捐献者。该治疗方案的优势在于,母子之间的HLA位点匹配更高,肾脏冷缺血及热缺血时间短;同时,糖尿病患者接受胰腺移植后血糖稳定,不再需要使用胰岛素,有利于移植肾的长期存活。
陈正教授介绍:“胰肾联合移植为患者带来了曙光,但手术依然面临以下难点:一是亲属供肾的切取,需在保证江先生母亲生命安全的前提下,最大限度保护肾脏功能。二是获取的肾脏和捐献的胰腺需要进行体外修整和血管重建。三是捐献胰腺植入手术,因为胰腺的血管长度非常短,术中吻合难度较大。”
手术成功!亲属肾和异体胰腺让他再获“新生”
经过耐心等待和细致的术前准备,江先生终于成功等到了合适的捐献胰腺。在获得医院伦理委员会审批同意后,2024年初,陈正教授带领团队经腹腔镜完成供肾的获取,将肾脏植入到江先生的体内时,胰腺也已经完成修整,随后完成胰腺移植手术,整个手术过程有条不紊,衔接恰到好处,有效地减少了器官的冷缺血时间。
术后第一天,江先生感觉良好,移植肾分泌的尿量正常,监测胰腺血流正常,术后即无需使用胰岛素治疗,血糖恢复正常水平。在广医二院器官移植科医护人员的精心治疗和护理下,江先生很快恢复出院了。这意味着,江先生终于可以摆脱胰岛素或者药物治疗,也再不用接受透析,完全可以恢复正常的社会活动和健康。
据陈正教授介绍,广医二院器官移植科是国内为数不多可以完成亲属供肾联合捐献胰腺的胰肾联合移植术的移植中心。在本次手术中,活体肾脏保证术后肾功能恢复,捐献胰腺解决了术后胰岛素注射的问题,同时解决了器官来源相对不足和等待时间过长的问题。手术的成功实施体现了广医二院器官移植科的综合实力,胰肾联合移植手术水平已达国内外顶尖水平。
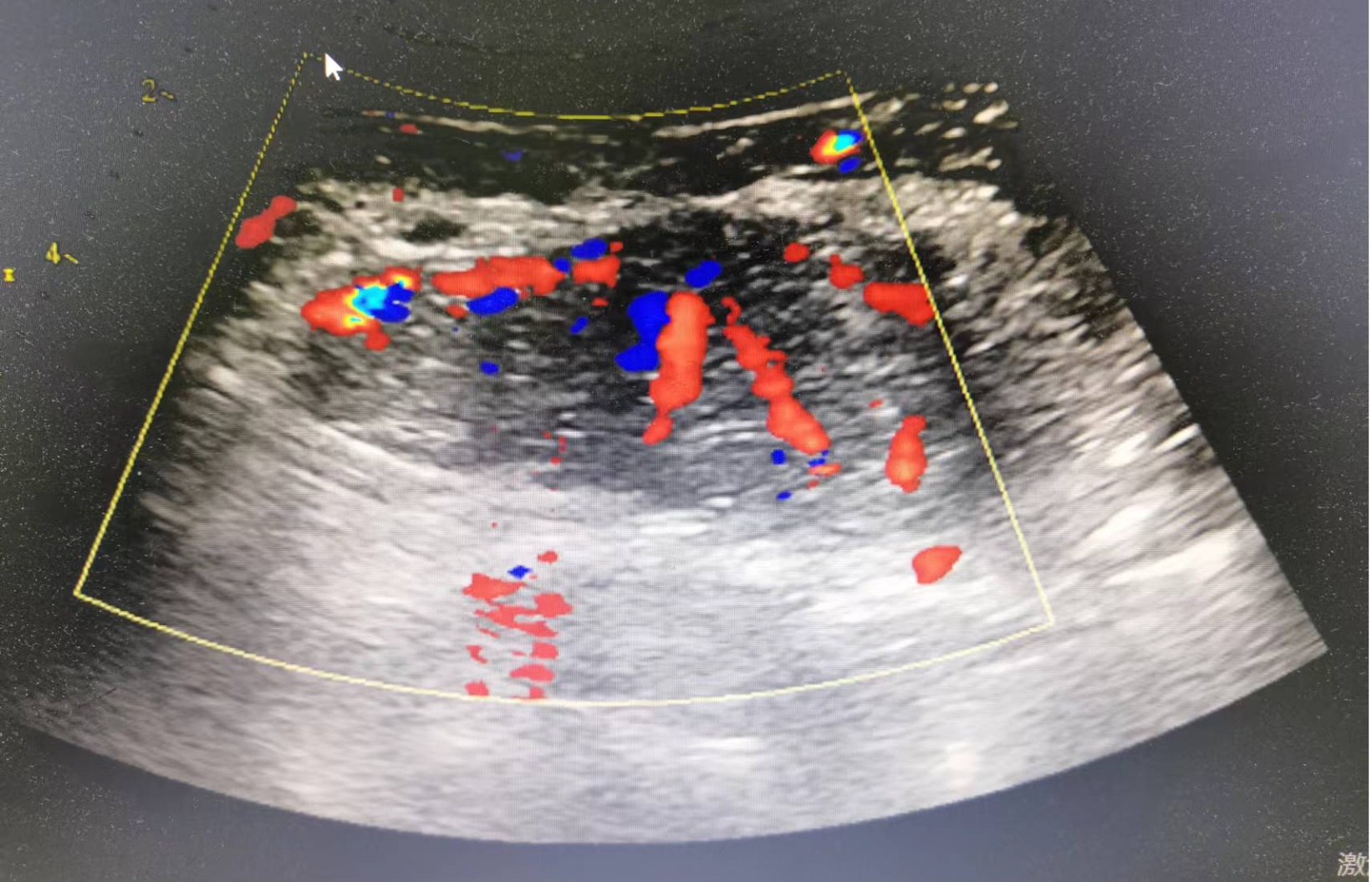
术后第一天的彩超提示移植胰腺血流正常。

出院当天江先生和父母亲与器官移植科医护人员合影留念
科普时间
什么是胰肾联合移植术?
目前国际上已公认胰肾联合移植术是治疗1型糖尿病终末期肾病和需使用大剂量胰岛素2型糖尿病终末期肾病的首选方法。很多糖尿病肾病患者可以通过胰肾联合移植这个手术终身摆脱透析和使用胰岛素的困扰。
胰肾联合移植术可以理解为”“同时换肾和换胰”,也就是同期植入来自同一供者的胰腺和肾脏,从而在病人体内发挥正常的肾脏和胰腺功能。植入体内的肾脏可以摆脱透析,移植的胰腺能维持正常的糖代谢功能,并可以延缓或逆转糖尿病并发症。同期将胰腺和肾脏联合移植,一般移植后3-6个月后,病人可逐步恢复正常的生活和工作,和正常人没什么差别。所以,胰肾联合移植可以从根本上解决糖尿病和尿毒症两个问题。
什么情况下可以采用亲属供肾联合捐献胰腺的胰肾联合移植术?
亲属供肾联合捐献胰腺的胰肾联合移植术是广医二院器官移植科临床创新的一种手术方式,主要适用于终末期肾病合并糖尿病的患者,同时患者的配偶、直系血亲、或三代以内旁系血亲愿意捐献自己的一个肾脏。通过术前伦理学准备之后,当系统分配到合适的捐献胰腺时,就可以手术了。这种手术方式的优势在于供肾是亲属供肾,配型理想,肾脏质量好,器官热缺血和冷缺血时间短,术后恢复快。而且患者和家属通过伦理学审核之后可以在等待异体胰腺的这段时间积极做好术前准备,比如患者加强透析,亲属供肾者戒烟戒酒,减重等。
该手术方式为这部分患者提供了一种治疗选择,欢迎前来器官移植科门诊咨询。
指导专家:广州医科大学附属第二医院器官移植科主任 陈正



