贫血十年,找不到病因,黄先生只能输血续命。治标不治本的方式,给家庭带来了沉重的经济负担,黄先生也心有愧疚。
今年来到祈福医院,才被风湿免疫专科谢政权教授确诊为“系统性红斑狼疮”,纠缠了10年的贫血一个月就控制住了,黄先生终于告别“吸血鬼”生活,整个家庭迎接新生。
“贫血”十年找不到原因不得不输血续命
50岁出头的黄先生查出贫血已经是十年前的事了,当时黄先生因为感冒咳嗽到当地医院检查血常规,检验结果吓了大家一大跳——血红蛋白浓度只有正常人的一半:65g/L!属于重度贫血!不仅如此,白蛋白也只有23.00g/L(正常范围35-55g/L),而总蛋白却有120.70g/L(正常范围60-83g/L),球蛋白也高达97.70g/L(正常范围:20-35g/L),每一项指标都远远偏离正常值,黄先生在当地医院反复多次检查,甚至还抽取了骨髓检验,也没有找出病因,只能予以补血药物服用。
没找到治疗的方向,黄先生的身体每况日下,脸色越来越苍白,还出现乏力、心慌、气短的症状,活动后更为严重。血红蛋白的指标持续下降,继续下去将有猝死等危险,必须通过输血维持生命。
从此,黄先生三天两头往医院跑,靠输血续命。反复检查始终没有找到病因,十年,“吸血鬼”般的疾病也将家庭存款一点一点吸尽,经济压力极大。
没有红斑的致死性“系统性红斑狼疮”
今年6月,黄先生随家人到广州暂住,因为较长时间未输血,又出现面色苍白、心慌气短、不能活动等情况,于是慕名前来祈福医院就诊。
经血液检查,黄先生血红蛋白浓度为39g/L,只有正常人的1/3左右,极度危险,紧急收至血液科诊治。
血液科谢勇医生为患者紧急输血,并且,发现黄先生除了贫血外,尿里也漏出大量蛋白、血清球蛋白增高、肚子上血管青筋暴露,谢勇医生敏感意识到黄先生可能是复杂的风湿性疾病,便请来风湿免疫专科谢政权教授会诊,初步怀疑为“系统性红斑狼疮”。
随后,科室为黄先生安排了红斑狼疮的专项检查,果不其然,多项指标呈阳性,完全符合红斑狼疮的诊断标准,真相终于大白!
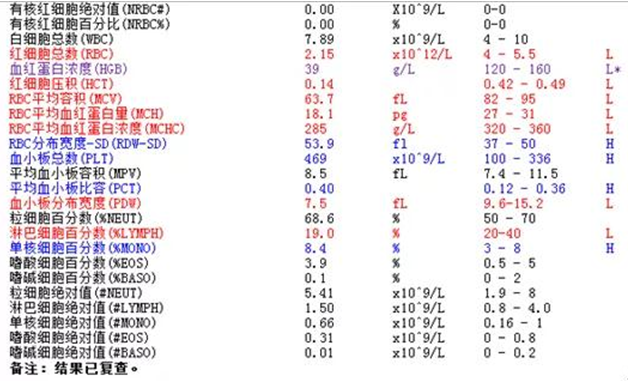
入院时,黄先生的血液检查报告(红色为异常值)
“我没有任何皮疹,为什么会是‘系统性红斑狼疮’?”黄先生得知诊断后表示非常惊讶。
谢教授解释道,系统性红斑狼疮虽然名字上有红斑两个字,但不一定会出现红斑。系统性红斑狼疮本质是“血管炎”,累计全身肉眼可见与不可见的器官和组织,有不同的症状与表现:的确,约55-85%的患者会在病程中出现各种皮肤损伤,主要表现在脸部的盘状红斑、蝶形红斑等;若累及脏器,则表现为胃肠道血管炎等;若累及中枢神经系统,则表现为狼疮性脑病等。
规范化治疗仅1月解决10年纠缠告别“吸血鬼”生活
确诊后,黄先生转入风湿免疫专科进行专业的治疗,给予激素、环磷酰胺等调节免疫治疗。
仅仅1个多月,7月26日在未输血的情况下,再次复查患者血红蛋白,由重度贫血自行回升到了73g/L,球蛋白也明显下降了。黄先生也不再出现乏力、心慌气短的症状,脸上也有了血色。

出院时,黄先生血液检查报告指标已好转
疾病得到了控制和治疗,黄先生终于不用再重复输血,只要规律服药和定期复诊即可。暑假期间,黄先生一家人和和美美地旅游去了。
系统性红斑狼疮可致死多发于年轻女性
据谢教授介绍,系统性红斑狼疮(SLE)是最主要的致死性风湿病,在过去40年中,患病率上升了2至3倍,已经成为我国高发自身免疫性疾病,目前中国SLE患者有一百多万,患病率居世界第二。病因至今尚未明确,无法根治,严重可致死。很多患者是以发热、关节疼痛、尿漏出蛋白、贫血、血小板低为表现,年轻女性更常见。
谢教授提醒,出现以下症状,都应该警惕是系统性红斑狼疮:
•反复皮肤红斑,尤其是面部蝶形红斑,或反复出现的冻疮样皮损;
•长期发烧、乏力,尤其是抗感染治疗无效时;
•年轻女性反复出现食指关节肌肉疼痛;
•反复口腔溃疡、结节性红斑、皮肤凹陷性疤痕;
•四肢末梢反复出现变白、变紫、变红;
•不明原因的血液系统损伤,如白细胞减少、贫血、血小板减少等;
•顽固的恶心、呕吐或腹痛等消化系统表现;
•原因不明的蛋白尿、血尿或肾功能不全。
传统诊断由于缺乏敏感性和特异性,容易造成误诊和漏诊,出现以上系统性红斑狼疮的症状应及时前往内分泌科或免疫专科就诊,规范的医疗干预和改变生活方式是控制疾病的主要途径。
谢政权
副主任医师、副教授、医学硕士
毕业于湖南中医药大学中西医结合专业,从事中西医结合内分泌及风湿免疫临床工作,擅长糖尿病及其并发症的诊治。在风湿免疫病诊疗方面有着丰富的临床经验,尤擅长运用中西医结合方法治疗类风湿关节炎、系统性红斑狼疮、强直性脊柱炎、痛风、多发性肌炎、硬皮病、系统性血管炎等疾病。主持并参与课题多项,发表多篇论文。


